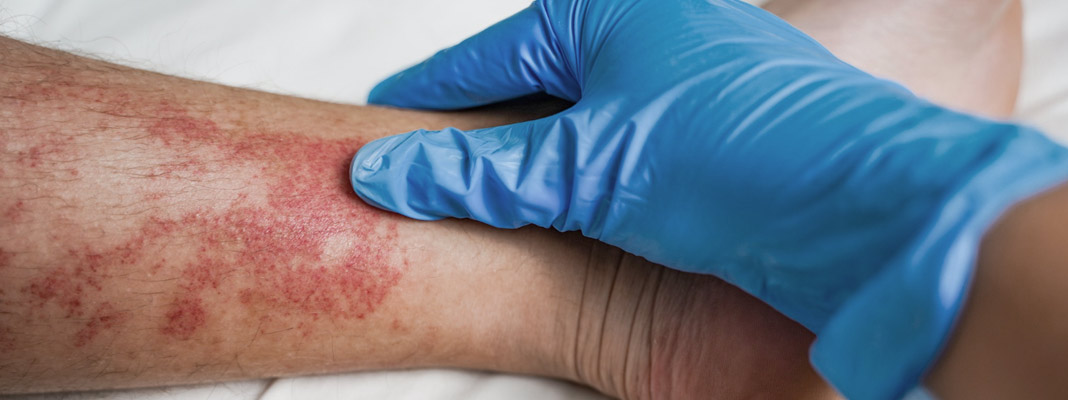
Le lupus : types, symptômes, diagnostic et traitements
Sommaire
Le lupus (ou lupus érythémateux systémique, du nom de sa forme la plus courante) est une maladie auto-immune qui peut affecter de nombreux organes et systèmes de l’organisme, notamment :
- les articulations,
- la peau,
- les reins,
- le cœur,
- les poumons,
- les vaisseaux sanguins,
- le cerveau.
À ce jour, la cause n’a pas été entièrement élucidée et, compte tenu des nombreux organes touchés par la maladie, les symptômes par lesquels elle se manifeste sont très variables :
- les douleurs musculaires et articulaires,
- la fièvre,
- une éruption cutanée sur le visage (érythème papillon),
- la perte de cheveux,
- des doigts et des orteils pâles ou violacés,
- la sensibilité au soleil,
- un gonflement des jambes et du contour des yeux,
- des ulcères dans la bouche,
- des ganglions lymphatiques hypertrophiés,
- une fatigue persistante.
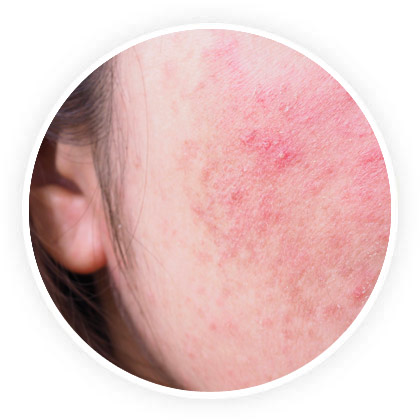
- Le lupus érythémateux systémique est le type le plus courant ; il peut se manifester sous une forme légère ou plus sévère et toucher de nombreuses parties du corps. C’est le sujet de cet article.
- Le lupus discoïde provoque une éruption rouge persistante et a une faible probabilité d’évoluer vers un L.E.D.
- Le lupus érythémateux cutané subaigu est une forme typique chez les femmes caucasiennes, se traduisant par l’apparition de lésions après une exposition au soleil.
- Le lupus d’origine médicamenteuse est déclenché par des médicaments, mais il est généralement réversible à l’arrêt du médicament lui-même.
- Le lupus néonatal, une forme assez rare, touche les nouveau-nés. La cause réside probablement dans la présence d’anticorps maternels.
À ce jour, il n’existe pas de traitement définitif du lupus, mais grâce aux médicaments et à un mode de vie prudent, il est généralement possible d’atteindre et de maintenir une qualité de vie satisfaisante ; les principaux objectifs de la thérapie sont les suivants :
- pour prévenir les poussées
- traiter les symptômes lorsqu’ils sont présents
- réduire les lésions organiques et autres complications.
Le lupus n’est PAS contagieux, c’est-à-dire qu’il ne peut pas être transmis du patient à d’autres sujets.
Causes
Pour comprendre la maladie, il faut d’abord se plonger dans le fonctionnement du système immunitaire, qui comprend notamment
- des cellules sanguines spécialisées, les globules blancs,
- et les substances chimiques qu’ils produisent (anticorps).
Notre organisme est capable de reconnaître les corps étrangers ou les cellules pathogènes, tels que les virus et les bactéries respectivement, puis d’activer les globules blancs et les anticorps dans le but de les arrêter ou de les détruire.
Le système immunitaire est donc utile et nécessaire pour nous protéger des micro-organismes et d’autres menaces, mais malheureusement, dans certaines conditions, il prend les propres cellules de l’organisme pour des dangers, activant les défenses contre elles et provoquant ainsi des inflammations et des lésions de divers tissus corporels. Le lupus est un exemple d’une affection dans laquelle cela se produit, c’est-à-dire qu’il s’agit d’une maladie auto-immune.
Les raisons de ce mauvais comportement n’ont pas encore été clarifiées, mais on pense à ce jour qu’il peut être déclenché par une combinaison de facteurs :
- facteurs héréditaires,
- environnementale (le soleil, le stress, le tabagisme, mais aussi certains médicaments et virus peuvent déclencher la manifestation des symptômes chez les personnes prédisposées au développement du lupus),
- et peut-être aussi des facteurs hormonaux (le lupus est plus fréquent chez les femmes en âge de procréer, il existe donc des hypothèses sur un lien possible avec les œstrogènes).
La génétique joue certainement un rôle majeur dans la genèse de la maladie, mais en fait, même les individus prédisposés ont statistiquement une faible probabilité de manifester le lupus, et seulement 10% des personnes touchées ont un parent ou un frère ou une sœur qui le manifeste à son tour. En définitive, il s’agit donc probablement du résultat de plusieurs facteurs en interaction.
Symptômes du Lupus
Le lupus est une maladie qui peut affecter de nombreuses parties du corps, mais chaque patient en manifeste les symptômes différemment. Une personne peut avoir les genoux enflés et de la fièvre, une autre peut éprouver surtout de la fatigue et des problèmes rénaux. Certains souffrent principalement d’éruptions cutanées, mais la maladie peut affecter de nombreux autres tissus tels que les articulations, la peau, les reins, les poumons, le cœur et/ou le cerveau.
En règle générale, chaque patient présente des symptômes affectant deux ou trois zones du corps, mais il est très rare qu’il les présente tous. Parmi les symptômes les plus fréquents du lupus figurent :
- une fatigue extrême,
- douleur ou gonflement des articulations (arthrite)..,
- fièvre d’origine inconnue,
- des éruptions cutanées,
- des problèmes rénaux.
L’érythème cutané du visage est souvent décrit comme étant en forme de papillon en raison de sa forme typique. Comme de nombreuses personnes sont photosensibles (c’est-à-dire sensibles à la lumière du soleil), les éruptions cutanées sont plus fréquentes et plus graves après une exposition au soleil.
Les symptômes peuvent être plus ou moins graves et peuvent varier dans le temps ; les autres symptômes du lupus sont les suivants
- une douleur à la poitrine,
- la perte de cheveux,
- anémie (diminution de la quantité d’hémoglobine en circulation, la protéine des globules rouges qui fixe l’oxygène),
- des ulcérations dans la bouche,
- des doigts pâles ou violets suite au froid et/ou au stress.
Enfin, certains patients connaissent
- maux de tête,
- des vertiges,
- dépression,
- confusion,
- des convulsions.
De nouveaux symptômes peuvent continuer à apparaître même des années après le diagnostic initial, et ils peuvent aussi varier et alterner à différents moments. La plupart des personnes atteintes de lupus connaissent souvent des “poussées”, qui sont des phases de la maladie au cours desquelles les symptômes s’aggravent ; dans certains cas, elles se manifestent par une aggravation visible, dans d’autres, uniquement par une détérioration radicale des tests de laboratoire.
Il est difficile de prévoir ces poussées à l’avance, mais les déclencheurs les plus courants sont les suivants :
- la fatigue et/ou le manque de sommeil,
- le stress,
- l’exposition à la lumière du soleil, à une lumière fluorescente ou halogène,
- infections,
- blessures,
- l’interruption du traitement,
- certains médicaments.
Comment est posé le diagnostic d’un lupus ?
Le diagnostic du lupus peut être difficile ; il faut parfois des mois, voire des années, pour que les médecins parviennent à un diagnostic précis, car il est très facile de confondre la maladie avec d’autres affections et il n’existe pas de test de diagnostic certain et incontestable. Un diagnostic est généralement établi à l’aide du processus de diagnostic suivant :
- anamnèse : reconstitution des antécédents médicaux, des symptômes, recherche de la présence éventuelle de parents atteints de lupus, …,
examen objectif (examen médical), - des analyses de sang et d’urine : en particulier, des anticorps ANA positifs sont caractéristiques des personnes atteintes de lupus, mais ils peuvent également être trouvés dans d’autres pathologies et même chez des personnes en bonne santé,
- une biopsie de la peau ou des reins, au cours de laquelle une petite portion de tissu est prélevée et analysée au microscope, montrant des signes de maladie auto-immune.
Afin d’obtenir un diagnostic précis, il est important de fournir à votre médecin une description complète et précise de vos problèmes de santé actuels et passés ; vos antécédents médicaux, ainsi qu’un examen physique et des tests de laboratoire, peuvent aider votre médecin à diagnostiquer le lupus. Pendant la période précédant le diagnostic, de nouveaux symptômes peuvent apparaître.
Facteurs de risque du lupus systémique
Tout le monde peut développer des symptômes de la maladie, mais les facteurs de risque les plus importants sont les suivants :
- le sexe : les femmes sont plus touchées que les hommes (comme pour la plupart des maladies auto-immunes) ;
- l’origine ethnique : certains groupes ethniques sont plus touchés et présentent des manifestations plus graves, notamment ceux qui ne sont pas de race blanche ;
- l’âge : elle débute généralement entre 15 et 44 ans (âge de fécondité des femmes), alors qu’elle n’est pas très fréquente chez les enfants.
Types de lupus
Le mot lupus est en fait un terme générique, car on reconnaît différentes formes de la maladie.
Le lupus érythémateux systémique
C’est la forme la plus courante de cette maladie. Systémique signifie que la maladie peut affecter différentes parties du corps et c’est celle qui nous intéresse dans cet article. Elle peut être plus ou moins grave et affecter différentes parties du corps.
Le lupus érythémateux discoïde
C’est un autre type de lupus qui affecte particulièrement la peau, sur laquelle peut apparaître un érythème en relief de couleur rougeâtre ; les zones les plus touchées sont le visage et le cuir chevelu, mais la maladie peut se manifester dans d’autres parties du corps. L’éruption peut durer plusieurs jours ou plusieurs années et peut réapparaître. Un faible pourcentage de patients atteints de lupus discoïde présentent également un L.E.D à un moment donné.
Le lupus érythémateux cutané subaigu
Il s’agit d’une forme caractérisée par une photosensibilité, des douleurs articulaires et une fatigabilité ; les zones touchées sont généralement celles exposées au soleil. Elle peut être précédée par la forme discoïde.
Le lupus médicamenteux
C’est une forme provoquée par certains médicaments : il provoque l’apparition de symptômes similaires à ceux du lupus, qui disparaissent avec la suspension du médicament. Il touche principalement les hommes, car les médicaments les plus courants qui manifestent cet effet secondaire (hydralazine et procaïnamide) sont utilisés pour traiter les maladies cardiaques typiquement masculines.
Le lupus néonatal
Cette forme rare de Lupus touche les nouveau-nés, enfants de femmes atteintes de lupus ou d’autres maladies du système immunitaire. Elle est causée par le passage d’anticorps maternels dans le sang du fœtus et la maladie se résout spontanément après la naissance.
Complications possibles
De nombreux patients vivent une vie longue et productive malgré le diagnostic de lupus, mais dans certains cas la maladie peut s’avérer fatale. Cela dépend de la gravité avec laquelle elle se manifeste, de la façon dont le corps réagit aux traitements et de nombreux autres facteurs, mais les statistiques montrent clairement une augmentation progressive et régulière de l’espérance de vie des personnes atteintes de lupus.
Les infections sont la principale cause de décès chez les personnes atteintes de lupus. Le lupus peut être physiquement, mentalement et socialement limitant et ces limitations peuvent affecter la qualité de vie, en particulier lorsque la fatigue et la lassitude sont présentes. Enfin, en fonction du système affecté, de nombreuses complications sont possibles.
Les reins
L’inflammation des reins (pyélonéphrite) peut altérer leur capacité à éliminer efficacement les déchets et autres toxines de l’organisme. Il n’y a généralement pas de douleur associée à l’atteinte des reins, le plus souvent la seule suspicion provient d’une analyse de sang. Cependant, certains patients peuvent remarquer des urines foncées et un gonflement autour des yeux, des jambes, des chevilles ou des doigts (dû à la rétention d’eau). Les reins étant très importants pour la santé de l’organisme, le lupus affectant les reins nécessite généralement un traitement médicamenteux intensif pour éviter des dommages permanents.
Poumons
Système nerveux central
Chez certains patients, la maladie affecte le cerveau ou le système nerveux central, provoquant des maux de tête, des vertiges, une dépression, des troubles de la mémoire, des problèmes de vision, des crises d’épilepsie, des accidents vasculaires cérébraux ou des changements de comportement.
Vaisseaux sanguins
Les vaisseaux sanguins peuvent être enflammés (vasculite), ce qui affecte la façon dont le sang circule dans le corps. L’inflammation peut être légère et ne pas nécessiter de traitement, ou elle peut être grave et nécessiter une attention médicale immédiate. Les personnes atteintes de lupus sont également exposées au risque d’athérosclérose (durcissement des artères).
Sang
Les personnes atteintes de lupus peuvent développer une anémie, une leucopénie (diminution du nombre de globules blancs) ou une thrombocytopénie (diminution du nombre de plaquettes dans le sang, les cellules qui contribuent à la coagulation). En raison de la présence d’auto-anticorps spécifiques (anticorps antiphospholipides), ils présentent un risque accru de formation de caillots sanguins.
Cœur
Chez certaines personnes atteintes de lupus, l’inflammation peut affecter le cœur lui-même (myocardite et endocardite) ou la membrane qui l’entoure (péricardite), provoquant des douleurs thoraciques ou d’autres symptômes.
Traitements
Il n’existe pas de remède pour guérir définitivement du lupus, mais les traitements disponibles permettent de contrôler les symptômes et la plupart des personnes atteintes de lupus peuvent espérer mener une vie saine, active et productive. Le plan de traitement spécifique dépend des symptômes et des besoins du patient, mais en général, les principaux objectifs sont les suivants :
- prévenir les poussées, pendant lesquelles les symptômes s’aggravent considérablement,
- traiter et gérer les symptômes lorsqu’ils surviennent,
- réduire les dommages aux organes et prévenir d’autres complications possibles.
Afin d’atteindre ces objectifs, le patient est généralement suivi par plusieurs spécialistes selon les besoins. Le traitement peut inclure l’utilisation de médicaments pour :
- réduire le gonflement et la douleur,
- prévenir ou réduire la probabilité des poussées,
- empêchent le système immunitaire d’agir avec trop de véhémence,
- réduire ou prévenir les dommages aux articulations,
- réduire ou prévenir les dommages aux organes.
Les médicaments jouent donc un rôle essentiel dans le traitement du patient atteint de lupus, et comprennent entre autres :
- des médicaments anti-inflammatoires, pour réduire la douleur et le gonflement des articulations et des muscles,
- la cortisone, utile lorsque les anti-inflammatoires ne suffisent pas, également grâce à son effet sur le système immunitaire, qui est en quelque sorte calmé par le médicament,
- les médicaments antipaludéens, qui sont utilisés dans ce cas dans la gestion des symptômes tels que les douleurs articulaires, les éruptions cutanées, la fatigue et l’inflammation des poumons,
- des médicaments immunosuppresseurs, utilisés dans les cas les plus graves et capables de réduire la réponse du système immunitaire,
les anticorps monoclonaux, médicaments biologiques capables de limiter les auto-anticorps spécifiques du lupus.
Pour réduire le risque de développer des événements cardiovasculaires dangereux, une grande attention est accordée à la prévention et au traitement des conditions cardiométaboliques telles que l’hypertension artérielle, le cholestérol élevé, le diabète, le surpoids et l’obésité. Une attention égale est accordée au diagnostic et au traitement en temps opportun des maladies infectieuses.
Il est recommandé de prendre des médicaments, quelle que soit l’indication, uniquement avec l’accord du médecin, afin de réduire le risque de nouvelles poussées.
Médecine alternative
Parmi les différents remèdes que vous pouvez rencontrer, on peut citer les crèmes et pommades de divers types, l’huile de poisson, les suppléments, les régimes spéciaux, les les médicaments homéopathiques et bien plus encore. Bien que certains témoignages soient positifs et qu’il s’agisse parfois de remèdes tout à fait naturels, dans la plupart des cas et dans le meilleur des cas, il n’existe aucune preuve d’efficacité à ce jour et, surtout, aucune recherche n’a été menée pour détecter d’éventuels dangers ou interactions.
Pour ces raisons, il est toujours conseillé de discuter avec votre médecin des remèdes et approches alternatives possibles. Surtout, il est recommandé de ne pas interrompre ou modifier le traitement prescrit sans l’accord exprès de votre médecin.
Mode de vie et espérance
Malgré les symptômes et les éventuels effets secondaires du traitement, les patients atteints de lupus peuvent aspirer à une excellente qualité de vie et une longue espérance de vie. Mais il est important de collaborer avec les différents spécialistes pour s’adapter au fil du temps aux différentes manifestations de la maladie et prévenir d’éventuelles complications.
Éviter le soleil est souvent la première suggestion faite aux patients, car avec la fatigue excessive, l’exposition au soleil est l’un des facteurs les plus courants qui peuvent déclencher de nouvelles poussées.
La pratique d’une activité physique régulière semble être un conseil banal, mais elle aide réellement à contrôler les symptômes, tout comme la poursuite d’une alimentation saine et variée. Les personnes atteintes de lupus ont une énergie limitée et doivent la gérer judicieusement ; la prise correcte de médicaments et un repos régulier peuvent faire toute la différence en termes de qualité de vie.
Il est très utile d’arrêter de fumer et de pratiquer une activité physique, qui doit toutefois être planifiée avec le médecin pour éviter de surcharger les articulations. La capacité à prévenir de nouvelles poussées peut également faire la différence :
- essayer de vous fixer des objectifs et des priorités réalistes, sans vouloir en faire trop à tout prix,
- limiter le temps passé au soleil (et à la lumière artificielle à l’intérieur),
- le maintien d’une alimentation saine,
- apprendre à gérer le stress,
- consacrer suffisamment de temps au repos et au sommeil,
- pratiquer une activité physique modérée mais régulière,
- entourez-vous de votre famille et de vos amis qui vous apportent confiance et soutien.
Nutrition
A ce jour, il n’existe pas de régime alimentaire spécifique pour les patients atteints de L.E.D et, en dehors d’une alimentation variée et saine, les spéculations et les indications plus spécifiques ne se retrouvent généralement pas dans la littérature. Du point de vue de l’inflammation, il peut être utile de consommer des aliments riches en antioxydants (par exemple, fruits et légumes) et en acides gras polyinsaturés (poisson, noix, graines de lin, etc.). De même, rien ne permet d’affirmer que certains aliments peuvent être à l’origine de la maladie.
Grossesse et lupus
Les femmes atteintes de lupus peuvent tomber enceintes en toute sécurité et, si la maladie est sous contrôle, il est peu probable que la grossesse provoque des poussées et une aggravation de la maladie, mais il y a certains aspects importants qu’il est bon de garder à l’esprit :
La maladie doit être sous contrôle ou en rémission pendant au moins six mois avant de tomber enceinte. Tomber enceinte lorsque le lupus est actif peut entraîner des fausses couches ou d’autres problèmes graves. Une bonne planification est donc essentielle. Certaines femmes connaissent des poussées pendant la gestation, notamment au cours du premier ou du deuxième trimestre ou dans les premiers mois suivant l’accouchement, mais heureusement, dans la plupart des cas, il s’agit d’épisodes bénins et faciles à traiter.
La prééclampsie est une affection grave qui doit être traitée immédiatement. Elle survient généralement après 20 semaines et provoque une hypertension artérielle, des problèmes rénaux et d’autres organes ; environ 2 femmes sur 10 atteintes de lupus connaissent une prééclampsie pendant leur grossesse. Les symptômes caractéristiques sont une prise de poids soudaine, un gonflement des mains et du visage, une vision trouble, des vertiges ou des douleurs d’estomac.
Les femmes enceintes atteintes de lupus, en particulier celles qui prennent des corticostéroïdes, sont plus susceptibles de souffrir d’hypertension artérielle et de diabète gestationnel, ainsi que de problèmes rénaux. Des visites régulières chez le médecin et une bonne alimentation pendant la grossesse sont importantes pour prévenir ces problèmes.
Il existe certains groupes de femmes atteintes de lupus pour lesquels la grossesse est très risquée pour elles-mêmes et pour le fœtus, par exemple celles qui présentent une hypertension pulmonaire très élevée, une maladie pulmonaire, une insuffisance cardiaque, une insuffisance rénale chronique, une maladie rénale ou des antécédents de pré-éclampsie.
Bien que de nombreuses femmes atteintes de lupus connaissent des grossesses normales, toutes ces grossesses doivent être considérées comme “à haut risque“. Cela ne signifie pas qu’il y aura des problèmes, mais simplement qu’il y aura plus d’attention médicale pendant les neuf mois.
Et pour le bébé ?
Les bébés nés de femmes atteintes de lupus ne sont pas plus susceptibles de présenter des malformations ou un retard mental que les bébés nés de femmes non atteintes de lupus. Environ 1 à 2 % des bébés présenteront un lupus néonatal, ce qui peut nécessiter des soins cardiaques, mais sinon la maladie disparaît généralement en 3 à 6 mois et ne se reproduit jamais.
L’allaitement est tout à fait possible pour les mères atteintes de lupus, mais comme certains médicaments peuvent passer dans le lait maternel, il est important d’en discuter avec le spécialiste et avec les néonatologistes présents à l’hôpital ; l’allaitement peut être très fatigant et dans certains cas, il peut être conseillé d’envisager une alimentation mixte.
Sources bibliographiques
? Lupus systémique | HAS Santé
https://www.has-sante.fr/jcms/c_2751893/fr/pnds-lupus-systemique
? Comprendre le lupus | Ameli
https://www.ameli.fr/assure/sante/themes/lupus-erythemateux/comprendre-definition-facteurs-favorisants
? Lupus France | Lupus France
https://www.lupusfrance.com/